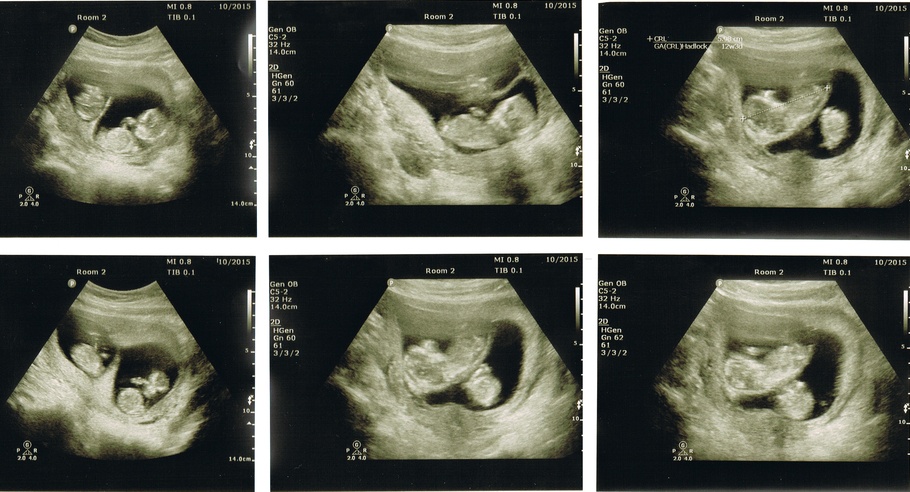
מעקב הריון בתאומים
באופן כללי, הריון תאומים מצריך מעקב הריון צמוד יותר בשל הסיבוכים הפוטנציאלים הכרוכים בהיריון מסוג זה ובמיוחד אם מדובר בהריון תאומים עם שליה משותפת (תאומים מונוכוריאלים).
טרימסטר ראשון
בהריון תאומים לאולטראסאונד בטרימסטר ראשון יש חשיבות רבה בקביעת סוג התאומים וסוג השליות. לסוג התאומים השלכה על המשך מעקב ההריון.
שקיפות עורפית
בהריון תאומים יש חשיבות רבה לבצע שקיפות עורפית. הסיבות לכך כוללות:
- בתאומים לא ניתן להשתמש בסקר ביוכימי ראשון ושני על מנת לקבוע את הסיכון לתסמונת דאון כך שהערכת הסיכון לתסמונת דאון בתאומים מסתמכת בעיקר על השקיפות העורפית.
- בתאומים מונוכוריאלים הבדל משמעותי בשקיפות העורפית בין התאומים יכל לנבא התפתחות סיבוכים בהמשך ההריון.
- בבדיקת השקיפות העורפית ניתן לקבוע את סוג התאומים מבחינת סוג השליה ומידת ההפרדה בין התאומים.
טרימסטר שני
בטרימסטר השני יש לבצע כמו בהריון יחיד סקירה מוקדמת בשבוע 14-16 וסקירה מאוחרת בשבוע 22-24. במידה ומאובחן מום משמעותי באחד העוברים, ניתן לבצע הפחתה סלקטיבית.
מעבר לסקירות חשוב לבצע מעקב אחר אורך צואר הרחם כדי לאתר סיכון ללידה מוקדמת ומעקב גדילה של שני העוברים. במידה ומדובר בהריון תאומים מונוכוריאלים חשוב לבצע אולטראסאונד כל שבועיים כדי לאבחן מוקדם את הסיבוכים האופייניים להריון מסוג זה (ראה פרק תאמים מונוכוריאלים).
בהריון תאומים מונוכוריאלים מומלץ גם לבצע אקו לב עובר בשבוע 20-22 עקב שכיחות גבוהה יחסית של מומי לב בתאומים מסוג זה.
דיקור מי שפיר
בתאומים דיזיגוטים, הסיכון להפרעה כרומוזומלית בכל תאום הוא כמו של עובר בהריון יחיד עבור אותה אם, אך היות ומדובר בשניים הסיכון הינו פי 2 עבור אותו הריון בהשוואה להריון יחיד. באישה בת 33 בהריון תאומים הסיכון לתסמונת דאון דומה לסיכון של אישה בת 35 בהריון יחיד.
הדיקור מי שפיר בתאומים כרוך בשני דיקורים- דיקור עבור כל שק. היות שכך, ההנחה היא שדיקור בתאומים כרוך בסיכון גבוה יותר בהשוואה לדיקור בהריון יחיד. עבודה שהשוותה שיעור אובדני הריון בתאומים שלא עברו דיקור לעומת תאומים שעברו דיקור מצאה שיעור אובדני הריון של 1% בקבוצה שלא עברה דיקור לעומת 3% בקבוצה שעברה דיקור-כלומר, תוספת סיכון של 2% בעקבות הדיקור מי שפיר. בדיקור מי שפיר של תאומים חשוב להקפיד לדגום בכל פעם שק אחר ולעיתים נעזרים בהזרקת צבע על מנת לוודא שנדגמו 2 שקים שונים. בתאומים מונוכוריאלים ניתן להסתפק בדיקור של שק אחד בשל ההנחה שמדובר בעוברים שהם זהים גנטית. עם זאת, כאשר יש מום או ממצא כלשהו באחד העוברים, נהוג לדקר את שני השקים.
טרימסטר שלישי
לרב, סיבוכי ההריון האופייניים לתאומים כולל לידה מוקדמת, יתר לחץ דם/רעלת הריון והאטה בצמיחה התוך רחמית יבואו לידי ביטוי בטרימסטר זה. לכן, בשלב זה יש להעלות את תדירות מעקבי ההריון לאחת לשבועיים לפחות. בכל ביקור יש צורך בבדיקת לחץ דם וחלבון בשתן ובדיקת אולטראסונד לצורך מדידת אורך צוואר הרחם ולצורך הערכת משקל וכמות מי שפיר.
כמנהל היחידה לרפואת העובר בשיבא פרופ' ינון אחראי על תחום הפרוצדורות הפולשניות בהיריון והינו בעל מומחיות וניסיון רב בביצוע דיקורי מי שפיר, סיסי שליה והפחתות בהיריונות מרובי עוברים.
סיבוכי הריון בתאומים
השכיחות הטבעית של הריון תאומים הינה 1:80. ב-30 שנים האחרונות השכיחות של תאומים עלתה ביותר מ-100% עקב השימוש הגובר והולך בטיפולי IVF, וכיום בערך 3% מההריונות הינם הריונות תאומים.
שני שליש מהריונות התאומים הספונטניים הינם דיזיגוטים (לא זהים), כלומר, תוצאה של הפריה של שתי ביציות שונות, וכשליש הינם מונוזיגוטים (זהים), כלומר, תוצאה של התפצלות הביצית המופרית לשני עוברים שונים.
בהריונות תאומים שיעור סיבוכי ההיריון גבוה יותר בהשוואה להריונות יחיד וכולל שכיחות גבוהה יותר של לידה מוקדמת, יתר לחץ דם הריוני ורעלת הריון, סכרת הריונית והאטה בצמיחה התוך רחמית (IUGR). כמו- כן, בהריונות תאומים ובעיקר בתאומים מונוזיגוטים ישנה שכיחות גבוהה יותר של מומים מולדים והפרעות כרומוזומליות.
כאמור כל סיבוכי ההיריון שכיחים יותר בהריון תאומים. הסיבוך העיקרי בהריון תאומים הינו לידה מוקדמת. גיל ההיריון הממוצע בלידה בהריון תאומים הינו שבוע 36 וכ-10% מהנשים בהריון תאומים יילדו לפני שבוע 32 להריון. אין לנו יכולת בתחילת ההיריון לקבוע איזו אישה עם הריון תאומים תלד בסבירות גבוהה מוקדם ואיזו אישה תמשוך עד שבוע 36-38.
מדידת אורך צוואר הרחם באולטראסאונד עשויה לסייע בניבוי לידה מוקדמת כאשר צוואר רחם קצר מ-20 מ"מ בשבוע 20-24 מעיד על סיכון מוגבר ללידה מוקדמת.
בנשים בהריון תאומים עם צירים מוקדמים, הסיכון ללידה בתוך שבוע ימים אם אורך הצואר הוא 0-5 מ"מ הינו 80%. סיכון זה יורד ל-30% אם אורך הצואר הוא 11-15 מ"מ ו-7% אם אורך הצואר הנמדד הוא 21-25 מ"מ.
לצערנו, עדיין אין בידינו כלים טובים למניעת לידה מוקדמת בתאומים. טיפול בפרוגסטרון, שהוכח כיעיל במניעת לידה מוקדמת בהריונות יחיד עם צוואר מקוצר, לא הוכח כבעל יעילות בתאומים. גם תפירת צוואר הרחם לא הוכחה כבעלת יעילות בהריונות תאומים עם צוואר רחם מקוצר.
בעוד שבהריונות יחיד יש גדילה לינארית ועליה במשקל של העובר עד שבוע 37 להריון, בתאומים הגדילה הלינארית נעצרת בשבוע 32 ואז יש האטה משמעותית בגדילה. כתוצאה מכך, בשבוע 37 תאום שוקל בממוצע 600 גרם פחות מעובר יחיד.
סיבוך שכיח נוסף בהריונות תאומים הינו האטה בצמיחה התוך רחמית של אחד התאומים כך שעובר אחד גדל על אחוזון תקין בעוד שהעובר שני הינו קטן לגיל הריון ונמצא מתחת לאחוזון 10. כתוצאה מכך נוצר פער גדול (דיסקורדנטיות) בין העוברים. דיסקורדנטיות של מעל 20% נחשבת משמעותית ובעיקר אם העובר הקטן הינו מתחת לאחוזון 10. לעיתים מצב זה מחייב אשפוז בבית חולים במחלקת הריון בסיכון ויילוד מוקדם כתלות בחומרת המצב. לכן, בהריון תאומים יש חשיבות לעקוב החל משבוע 24 אחר גדילת העוברים כל 2-3 שבועות.
כל מה שצריך לעשות בחציו הראשון של ההריון
ראיון בתוכנית הבוקר "לבחור נכון", ערוץ 10 | 13.2.2018
כך מצילים ניתוחים תוך רחמיים את חייהם של עוברים
מתוך התכנית "פותחים יום", רשת 13 | 13.6.2019
מה הסיכונים הכרוכים בהריון תאומים וכיצד יש לבצע מעקב הריון מסוג זה? (מדקה 03:32)
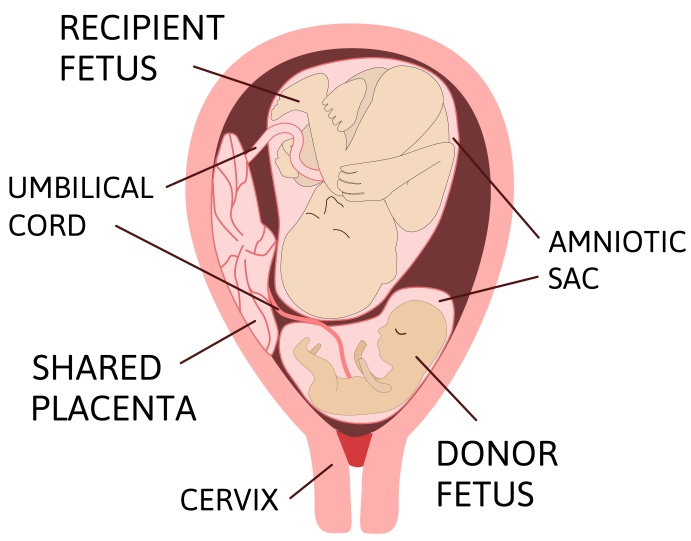
תאומים מונוכוריאלים (שליה משותפת)
תאומים דיזיגוטים או תאומים מונוזיגוטים (זהים) שהתפצלו עד שלושה ימים מההפריה יהיו נפרדים לחלוטין ולכל עובר תהיה שליה עצמאית משלו. עוברים אלו הינם ביכוריאלים בי אמניוטים. רב התאומים הזהים (כ-70%) נובעים מפיצול של עובר בודד בימים 3-8 מההפריה. לעוברים אלו תהיה שליה אחת המספקת את שני העוברים. במקרה זה, כל עובר מוקף בקרום אמניון ושני העוברים יהיו מוקפים בקרום כוריון אחד. תאומים אלו נקראים מונוכוריאלים בי אמניוטים ויש להריונות מסוג זה סיבוכים אופייניים.
כ-1% מהתאומים נובעים הפיצול של עובר בודד בימים 8-12 לאחר ההפריה. במקרה כזה יהיו 2 עוברים נפרדים אך הם יהיו באותו שק ולא תהיה בינהם מחיצה. תאומים אלו נקראים מונוכוריאלים מונואמניוטים.
תאומים מונוכוריאלים בי אמניוטים
כאמור, לתאומים מונוכוריאלים בי אמניוטים סיבוכים ייחודיים:
- תסמונת מעבר הדם בין העוברים ( TTTS-twin to twin transfusion syndrome )
- האטה בגדילה של אחד העוברים ( selective IUGR)
תסמונת מעבר הדם בין העוברים ( TTTS)
בכ-10-15% מכלל הריונות התאומים המונוכוריאלים בי-אמניוטים יתפתח סיבוך זה. תסמונת זו נגרמת עקב זרימה מוגברת של דם מתאום אחד ( נקרא "התורם", DONOR) לתאום השני ( נקרא "המקבל", RECIPIENT) דרך כלי דם שעוברים על פני השליה מתאום אחד למשנהו. לרב, תסמונת זו תתפתח בין שבוע 16 ל-24 להריון וללא טיפול המחלה תסתיים במוות תוך רחמי של העוברים או בהתפתחות הפלה מאוחרת/לידה מוקדמת. האבחנה של TTTS באולטרא סאונד מבוססת על הימצאות ריבוי מי שפיר בעובר אחד ("המקבל") ומיעוט מי שפיר בעובר השני ("התורם"). למעשה, לעיתים הסימן הראשון לתסמונת זו הוא הרגשה של היולדת כי "הבטן התנפחה". עם התקדמות המחלה, העובר התורם מפסיק כמעט לחלוטין את ייצור השתן ואז לא ניתן לראות את שלפוחית השתן בבדיקת אולטראסאונד .בהמשך עלולה להופיע הפרעה בזרימות הדם אצל אחד העוברים או בשניהם ולעיתים העובר "המקבל" מפתח סימנים של אי ספיקת לב.
כאשר עולה חשד ל-TTTS, יש להפנות את האישה ליחידה לרפואת העובר בתל השומר, שהינו המרכז היחיד בארץ שמתמחה בטיפול בסיבוך זה.
הטיפול המקובל בתסמונת TTTS הינו צריבה בלייזר בהנחיה אנדוסקופית של כלי הדם היוצאים מ"התורם" והולכים לכיוון של "המקבל". בניתוח, שמתבצע בהרדמה איזורית (אפידורל), מוחדר פטוסקופ לרחם ובאמצעותו מזהים את האנסטומוזות ( נקודות המפגש בין כלי הדם שיוצאים מ"התורם" לכלי הדם של "המקבל") שעל פני השליה. כלי הדם נצרבים על ידי קרן לייזר שמכוונת לאותן נקודות חיבור בין כלי הדם.
שיעורי ההצלחה של פרוצדורה זו הם כדלקמן: סיכוי של 70-80% לילוד אחד חי, סיכוי של 50% לשני ילודים חיים ו-20% סיכון לאובדן של שני העוברים. לטווח הארוך הסיכון לילד עם בעיה נוירולוגית/ התפתחותית הינו 8-15% ותלוי בעיקר בגיל ההיריון בלידה ובחומרת הפגות.
נהוג לבצע את הפרוצדורה עד שבוע 26-28 להריון. במידה ומתפתח TTTS בשלב מאוחר של ההיריון (אחרי שבוע 26) ניתן לטפל על ידי ביצוע ניקוזים חוזרים של עודף מי השפיר מהשק של העובר המקבל.
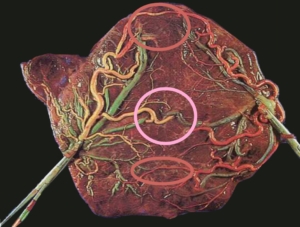
סכימה של TTTS: עובר קטן ללא מי שפיר הוא "התורם" והעובר עם ריבוי המים הוא "המקבל"
שליה עם הדגמה של כלי דם משותפים שמהווים את הגורם להתהוות TTTS
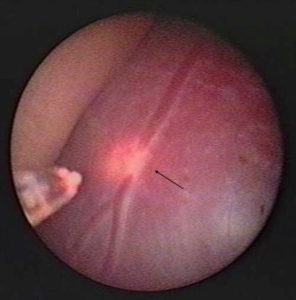
כלי דם על פני השליה שנצרב בלייזר
האטה בגדילה של אחד העוברים (selective IUGR)
סיבוך שמופיע ב-15% מהתאומים המונוכוריאלים. זה מצב שנובע מחלוקה לא שווה של השליה בין העוברים כך שעובר אחד מסופק רק על ידי חלק קטן של השליה. כתוצאה מכך, אותו עובר סובל מהאטה בגדילה ובנוסף יתכן מיעוט מי שפיר והפרעות בזרימות הדם באותו עובר. בעובר הגדול יותר כמות מי השפיר תהיה תקינה. חשוב להבדיל מצב זה מ-TTTS. לעיתים תיתכן פתולוגיה משולבת של sIUGR עם TTTS.
במצבים של sIUGR יש צורך במעקב צמוד ולעיתים יש צורך באשפוז האישה החל משבוע 26 לצורך ניטור צמוד ויילוד מוקדם סביב שבוע 32 להריון.
במצבים חמורים ישנו סיכון גבוה לתמותה תוך רחמית של העובר הקטן. תמותה תוך רחמית של העובר הקטן כרוכה בסיכון של 20-30% למוות או נזק נוירולוגי בתאום השני עקב השליה המשותפת והקשר בין העוברים. לכן, כאשר ההערכה היא שהעובר הקטן הינו בסיכון גבוה לתמותה תוך רחמית ניתן לבצע הפחתה סלקטיבית של העובר החולה ובכך להציל את התאום הבריא ממוות או מנזק נוירולוגי. הפחתה בתאומים מונוכוריאלים מבוצעת על ידי צריבה של חבל הטבור של העובר החולה. הצריבה מבוצעת בעזרת מכשיר ביפולאר או בעזרת טכניקה חדשה שנקראת Radio Frequency Ablation.
הסיכון לאובדן ההיריון בעקבות הפרוצדורה הינו 10-15%.
תאומים מונוכוריאלים מונואמניוטים
מדובר בתאומים הנמצאים בשק אחד ללא מחיצה בניהם. הסיכון העיקרי בהריון מסוג זה הינו כריכה של חבל הטבור של האחד בשני וכתוצאה מכך פגיעה באספקת הדם לעוברים.
במקרים אלו נהוג לאשפז את האישה בשבוע 26 להריון במחלקת הריון הסיכון לצורך ניטור עוברי צמוד יותר ויילד בניתוח קיסרי סביב שבוע 32-34. הסיכוי בהריון מסוג זה להגיע ללידה של תאומים בגיל הריון סביר (שבוע 32 ומעלה) הינו 80-90%.
השירות שניתן במסגרת המרפאה של פרופ’ ינון
במסגרת המרפאה מבצע פרופ' יואב ינון ייעוץ ומעקבים של הריונות תאומים בכלל ותאומים מונוכוריאלים בפרט. כמו-כן מבצע פרופ' ינון שקיפות עורפית, סקירות מערכות, ודיקורי מי שפיר בהריונות תאומים וכן הפחתות במידת הצורך (דיקורי מי השפיר וההפחתות מתבצעים בבית חולים אסותא, רמת החייל).
פרופ' ינון מנהל את היחידה לרפואת העובר בתל השומר ובמסגרת היחידה בבית חולים מבצע את ניתוח הלייזר במקרים של TTTS וצריבת חבל טבור במקרים של תאומים מונוכוריאלים שנדרשים לכך (sIUGR, מומים).
לידת תאומים
בהריון תאומים בי כוריאלים בי אמניוטים, במידה ולא מתפתחת לידה ספונטנית קודם לכן, נהוג ליילד סביב שבוע 38-39. בהריון תאומים מונוכוריאלים בי אמניוטים ללא סיבוכים נהוג ליילד סביב שבוע 36-37.
אופן הלידה
אופן הלידה תלוי במצגים של העוברים. במידה והתאום המקדים נמצא במצג ראש, ניתן לאפשר לידה וגינלית, גם אם התאום השני איננו במצג ראש. הסיבה שאנחנו מאפשרים יילוד וגינלי של תאום שני במצג עכוז (בניגוד להריונות יחיד במצג עכוז שם יש המלצה גורפת לניתוח קיסרי) היא שהתאום הראשון "מפלס" את הדרך לתאום השני ועל ידי כך מאפשר יילוד קל יחסית. הסייג היחיד הינו מצב שבו התאום השני איננו במצג ראש והינו מוערך כגדול יותר מהתאום הראשון ביותר מ-20%. במצב זה ההמלצה תהיה יילוד בניתוח קיסרי. הלידות של תאומים מתרחשות בחדר ניתוח. הסיבה לכך נעוצה בעובדה שישנו סיכון של 2-3% לצורך בניתוח קיסרי של התאום השני לאחר לידתו של התאום הראשון.